
作者丨李万祯
癌症治疗,怎么会搞来乙肝?
王大叔是同事最近接诊的一名弥漫大B细胞淋巴瘤患者,化疗前进行常规传染病筛查,乙肝表面抗原阴性,肝功能正常,于是同事给他定制标准R-CHOP方案化疗。
可是,患者在第三程化疗完成后,出现浑身疲乏无力,尿色越来越黄,胃纳差等症状。经检查肝功能明显异常,其中谷丙转氨酶(ALT)是正常上限的10倍多,乙肝五项显示乙肝表面抗原阳性,核心抗原阳性,HBV DNA高达到107拷贝/ml。
这提示患者出现乙型肝炎病毒感染,所以才会导致肝功能明显异常,并不完全是药物性肝损伤,一程化疗也因此被迫延后。
患者很不理解:“本来我是治癌症,怎么又搞来了一个乙肝?”年轻医生也会纳闷“明明是治疗癌症,怎么乙肝来捣乱?”其实,这情况并不少见,临床上称之为乙型肝炎病毒(HBV)再激活。
HBV再激活是怎么回事?
乙型肝炎病毒感染呈世界性流行,全球约 20 亿人曾感染HBV,不同地区HBV感染的流行强度差异很大。
2006 年全国乙型肝炎血清流行病学调查表明,我国 1-60 岁一般人群HBsAg携带率为 7.18%,占全球范围内HBV感染者的三分之一,因此治疗癌症时不能忽略这部分人群的个体化治疗。
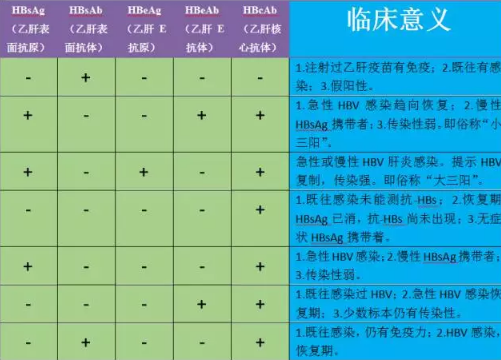
“乙肝两对半”的几种常见组合及临床意义
什么是HBV再激活?
1. HBsAg阳性患者,符合下列任一条件者可定义为HBV再激活:① 血清HBV DNA由不可测变为可测或超过基线水平 10 倍;② HBeAg阴性患者血清HBeAg转阳。
2. HBsAg阴性/抗-HBc阳性患者,符合下列任一条件者可定义为HBV再激活:① 血清HBsAg转阳;② 血清HBV DNA由不可测变为可测。
HBV再激活在癌症治疗中发生率有多大?
慢性HBV感染患者在接受肿瘤化疗或免疫抑制治疗过程中,大约有 20%-50% 的患者可以出现不同程度的乙型肝炎再活动,重者出现急性肝功能衰竭甚至死亡,其中以淋巴瘤、乳腺癌及肝癌患者的HBV再激活率最高。
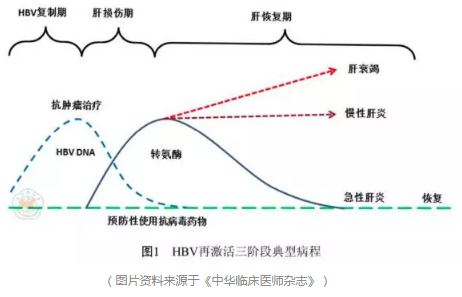
HBV再激活的典型病程分为三个阶段
第一阶段:HBV复制升高期。这个阶段是在抗肿瘤治疗开始后不久,随HBV DNA复制的突然增加而启动的再激活;
第二阶段:肝损伤期。肝细胞损伤出现在抗肿瘤治疗撤除或减量后,表现为血清转氨酶升高,严重者出现临床症状和黄疸体征,同时HBV DNA水平开始下降;
第三阶段:恢复期。肝损伤缓解HBV DNA回复至基线水平,而再激活常伴有肝炎复燃,可以引起从无症状的自限性肝炎到可能致命的肝衰竭,延误肿瘤的正常治疗。
HBV再激活的高危因素有哪些?
1. 肿瘤类型
造血系统恶性肿瘤(如淋巴瘤)、乳腺癌、肝癌、肺癌、结肠癌等患者,都可能出现HBV再激活。
血液系统肿瘤进行化疗、骨髓移植免疫抑制剂治疗最容易导致HBV激活,发生率为 24%-78%;乳腺癌化疗,其发生率也有 10%-55%;肺癌约 30%。
2. 患者基本特征
有研究表明男性患者化疗致HBV再激活率为女性的 3 倍;HBV再激活患者平均年龄为 44 岁,而未发生HBV再激活患者的平均年龄 55 岁,这表明年轻的患者更易发生HBV再激活。
3. 病毒状态
乙肝病毒携带状态和治疗前病毒载量是HBV激活容易发生的重要因素,HBsAg(+)、HBeAg(+)、HBcAb(+)患者较易出现乙肝病毒激活。
在接受化疗的乙肝表面抗原为阳性的肿瘤患者中,14%-50%的患者体内HBV病毒被重新激活,因为化疗前血清高HBV DNA水平(>105拷贝/ml)是 HBV 再激活的危险因子。
非活动性或低(非)复制期患者的肝组织内仍有HBV DNA存在,在免疫抑制及化疗时可发生HBV再激活。此外,部分既往HBV感染患者表现为血清HBsAg阴性、抗-HBc阳性、HBV DNA不可测,在接引起免疫抑制治疗时也可能发生HBV再激活。
4. 药物治疗方案
治疗方案可能影响宿主对病毒的免疫应答,是HBV再激活的最重要危险因素,其中蒽环类和类固醇类药物、阿仑单抗及利昔单抗为HBV再激活的已知高危因素。另外,药物联合使用以及药物的剂量与使用频率,都可能在HBV再激活中扮演重要角色。

5. 其他
肝癌介入治疗,肝癌或邻近肝脏其他肿瘤的放疗也可能引起HBV再激活。
HBV激活怎么办?两大指南为你指点迷津
当你还在为治疗癌症所引起HBV再激活而担心时,不妨来学习下《慢性乙型肝炎防治指南》(2015年版)及《中国淋巴瘤合并HBV感染患者专家共识》。
这两大《指南》均明确指出,预防性抗病毒治疗可以明显降低癌症患者乙型肝炎再激活严重程度及发生风险。
手把手教你如何应对HBV再激活(以淋巴瘤为例,其他癌种予以参考)
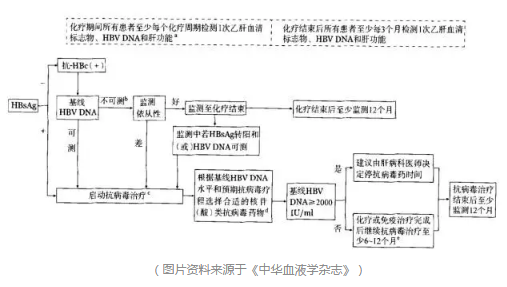
1. 癌症患者治疗前HBV筛查
对于即将接受免疫抑制剂和化疗药物治疗的癌症患者,应检测乙型肝炎血清标志物和肝功能。若患者血清HBsAg阳性和(或)抗-HBc阳性,应进一步检测血清HBV DNA。
2. 抗病毒预防怎么用药
① 对于基线HBV DNA ≥ 2000 IU/ml和(或)预期疗程> 12个月的患者,有条件者应尽可能选用高效、低耐药的抗病毒药物,如恩替卡韦、替诺福韦酯,也可选用拉米夫定或替比夫定。
② 对于基线HBV DNA< 2000 IU/ml且预期疗程≤ 12个月的患者,可选用拉米夫定、替比夫定、恩替卡韦、替诺福韦酯等核苷(酸)类抗病毒药物。
3. 启动抗病毒预防的时机
① 对于HBsAg阳性患者,原则上应尽早给予抗病毒治疗,至少在启动化疗同时给予抗病毒治疗,最好在化疗开始前1周使用;对于HBsAg阴性/抗-HBc阳性患者患者,若能保障患者对监测的依从性,可以严密监测,一旦HBV DNA可测则立即给予抗病毒治疗;若不能严密监测,原则上应尽早给予抗病毒治疗。
② 启动化疗前已经出现明显活动性乙型肝炎症状的肿瘤患者,应积极采取抗病毒治疗以控制病情,这一类患者需要同时满足以下3个条件:
a:HBV DNA > 2000IU/ml;
b:ALT≥ 2 倍正常上限值;
C:排除由于肿瘤本身、药物等其他原因所致的肝炎。
在活动性乙型肝炎得到有效控制情况下,即HBV DNA < 2000 IU/ml且ALT< 2倍正常上限值,才可启动可引起HBV再激活的高风险治疗方案。
4. 抗病毒预防的停药时机
①对于基线HBV DNA > 2000IU/ml的患者,建议根据肝病科医师建议来决定停药时间;对于基线HBV DNA < 2000 IU/ml的患者,在完成化疗或免疫抑制治疗后,抗病毒治疗应至少持续 6~12个月。
②根据患者免疫功能受抑制程度及其他高危因素决定具体停药时间。对于高危人群,如接受免疫化疗、造血干细胞移植或伴有肝硬化的患者,抗病毒治疗至少需持续12个月;对于接受利妥昔单抗维持治疗的患者,则应维持抗病毒治疗。
5. 监测和随访
化疗期间严密监测,所有患者应至少每个化疗周期检测 1 次乙型肝炎血清标志物、HBV DNA和肝功能;化疗结束后,所有患者应至少每 3 个月检测 1 次乙型肝炎血清标志物、HBV DNA和肝功能。
抗病毒治疗结束后继续监测至少 12 个月;对于未接受抗病毒治疗的HBsAg阴性/抗-HBc阳性患者,化疗结束后继续监测至少 12 个月。
在未更改治疗的情况下,若出现病毒学突破即HBV DNA水平比治疗中最低点上升 1 个 log 值,或一度转阴后又转为阳性,或无ALT升高,应立即请肝病专科医师会诊,综合评估,及时调整抗病毒方案。
HBV再激活,其实是HBV的一次静悄悄的“解放”,一次可怕的肝炎爆发。事实上,激素、化疗药物及免疫抑制剂等,除了应用于恶性肿瘤,还广泛用于血液系统疾病、风湿免疫疾病等,HBV再激活问题应引起各科医生及广大患者的高度重视。
参考文献
1.中华医学会肝病学分会.慢性乙型肝炎防治指南(2015年版)[J].中国肝脏病杂志:电子版, 2016 , 19 (3) :1-18.
2.中华医学会血液学分会.中国淋巴瘤合并HBV感染患者管理专家共识[J]..中华血液学杂志, 2013 , 34 (11):988-993.
3.张贝贝,宋正波,何春晓,张沂平.抗病毒药物在实体瘤化疗预防乙型肝炎再激活的应用进展[J].中华医院感染学杂志, 2014 (7):1815-1817.
4.张梦阳,张硕,周宝桐,刘晓清.乙型肝炎病毒再激活及其预防性治疗[J].中华实验和临床感染病杂志:电子版, 2017 , 11 (1) :4-9.
题图来源:123RF.com.cn图库















