
很多人知道阑尾、扁桃体这两个器官,都是和炎症联系在一起的,当自己或身边的人因为阑尾炎、扁桃体炎而饱受病痛的折磨时,才知道这两个器官在人体的存在。
所以,很多人会觉得阑尾、扁桃体是人体进化到现在的多余器官,除了会“发炎”损害人体的健康,就没有什么用处,只要发病就应该切除根治。甚至还有人认为,一出生就应该预防性地切除。
那么,阑尾、扁桃体真的应该一切了之吗?

我们先来认识一下阑尾、扁桃体的功能
阑尾
阑尾位于人体腹部的右下方,在盲肠和回肠之间,因为像蚯蚓一样突出于肠子外边,所以又称“蚓突”。
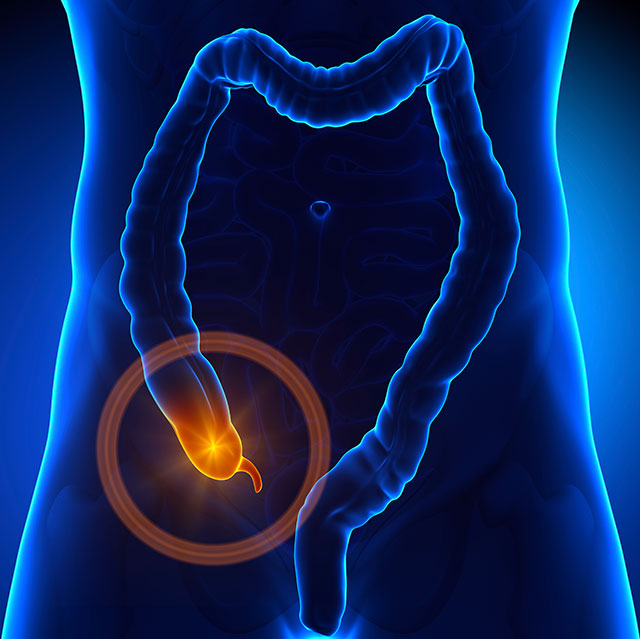
阑尾具有丰富的淋巴组织,参与机体的免疫功能,是外周免疫器官,具有细胞免疫和体液免疫的功能。同时阑尾会产生和保护对人体肠道有益的微生物,调节肠道正常的菌群功能。
阑尾的免疫能力在12~30岁达到高峰,60岁以后逐渐消失。
扁桃体
在呼吸道和消化道入口的交会处——咽部的粘膜中含有丰富的淋巴组织,有几个部位淋巴组织集中形成轮廓清楚、大小不等的隆起,称为扁桃体,按位置分别称腭扁桃体、咽扁桃体、和舌扁桃体。它们围绕在口咽的附近,组成了人体的一道防御屏障。其中腭扁桃体最大,也就是我们通常所说的扁桃体。
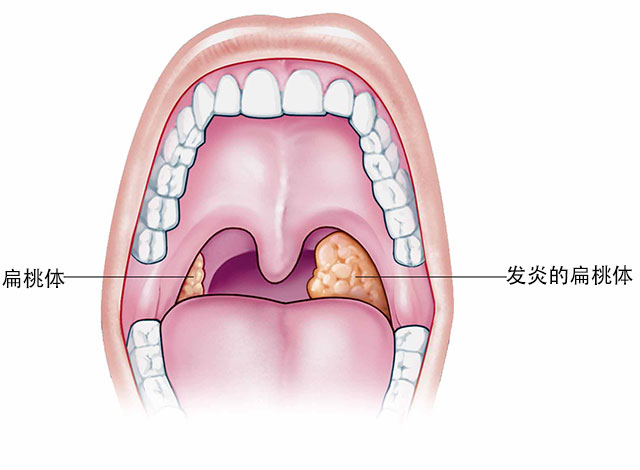
咽部是食物和空气进入体内的重要通道,很容易受到细菌、病毒等抗原物质的侵害,扁桃体则是机体经常接触抗原引起免疫应答的淋巴器官。
扁桃体的功能就是产生淋巴细胞,抵御侵入人体的细菌、病毒和其他抗原物质。也就是说,扁桃体是人体的第一道防线。
当然,人体的咽部和腹腔内的免疫器官很丰富,即使切除了阑尾和扁桃体,免疫功能也不会受到太大影响。但我们要认识到,阑尾和扁桃体是对人体有帮助的,不能想切就切。
在什么情况下我们要切除阑尾、扁桃体呢?
阑尾炎的治疗原则:
急性单纯性阑尾炎,可先行非手术治疗,如果病情进展及时手术。
化脓性、穿孔性阑尾炎,应立即急诊手术,切除病理性阑尾,术后积极抗感染,防治并发症。
高龄、小儿和妊娠期急性阑尾炎,应急诊手术切除治疗。
慢性阑尾炎明确诊断后,也应采取手术切除。
可以看到,不是所有的阑尾炎都必须切除阑尾,早期单纯炎症阶段的急性阑尾炎,及尚未明确诊断阑尾炎的情况,可先行非手术治疗。
扁桃体切除手术的适应症:
慢性扁桃体炎反复急性发作,或有并发扁桃体周围脓肿史。
扁桃体肥大影响呼吸、吞咽、语音。
病灶性扁桃体炎,不明原因的长期低热。
慢性扁桃体炎与中耳炎、鼻窦炎、颌下淋巴结炎关联。
扁桃体角化症、白喉带菌者。
扁桃体肿瘤。
也就是说,扁桃体过度肥大,影响呼吸、吞咽功能,扁桃体炎反复发作每年大于5次以上,已经成为其他脏器病变的病灶或并发症,这些情况必须切除扁桃体。
除此以外,特别是3~5岁的婴幼儿,他们的免疫系统尚未发育完善,而此时扁桃体的免疫功能又处于活跃时期,这个年龄段一般不做扁桃体切除术。包括其他的一些成人单纯性扁桃体炎,也都可以选择保守治疗。
总之,在对待阑尾、扁桃体切还是不切的问题上,我们要做的是“两害相权取其轻”:
正确认识阑尾、扁桃体两个器官的积极作用;
不做预防性切除;
轻微、偶发的炎症病变,不要轻易一切了之,考虑保守治疗;
而出现严重、反复的炎症病变时,也不要盲目保留器官,彻底切除才是最好的选择。
版权声明:本文为春雨医生原创稿件,版权归属春雨医生所有,未经授权禁止转载,授权与合作事宜请联系reading@chunyu.me














