根据国家癌症中心发布的最新统计数据显示,我国每年新发肺癌病例78.7万,每年因肺癌死亡的人数超过63万。平均每分钟就有一个人因肺癌去世,并且女性患肺癌的比例越来越高。
近几年,随着诊疗技术的不断发展,体检发现肺部小结节的人越来越多,特别是2020年以来,受新冠肺炎疫情影响,很多人接受了胸部CT的检查来排除感染,结果意外发现了肺部结节,甚至部分患者的肺结节被诊断为肺癌。统计数据显示,60%的人都会查出肺部结节,而查出来的这些肺结节中,95%的肺部结节都是良性病变,只有5%左右的肺结节会是肺癌。但很多人仍然因此焦虑及担心,甚至严重影响了他们的工作和生活。那么肺结节到底是怎么形成的?肺结节一定会发展为肺癌吗?该怎么治疗肺结节?如果是癌,能治好吗……对此,本期春雨医生专家讲座特别邀请到了上海市胸科医院-胸外科-叶波副主任在线分享:让人焦虑的肺结节怎么办?

据叶波医生介绍,“肺结节” 指在胸片或CT扫描中发现的圆形或椭圆形、不透明、测量直径不超过3cm的由肺实质包围的肺内病灶。早期肺癌的影像学表现确实是肺部小结节病灶,但肺部小结节不等于肺癌。因为肺内多种疾病都会形成结节,其中很多是良性疾病如炎性假瘤、错构瘤、结核球、真菌感染、硬化性肺细胞瘤、局灶性出血等。最大直径小于5mm的叫『肺微小结节』
最大直径在5mm~10mm之间的叫『肺小结节』
最大直径在10mm~30mm之间的叫『肺结节』
最大直径大于30mm的叫『肺肿块』
肺癌筛查是改善肺癌生存,降低肺癌死亡率的首要手段。其中CT,包括低剂量螺旋CT筛查(LDCT)是肺癌筛查的主要手段,而在肺癌体检筛查中可能会发现大量的肺结节。但需要明确的是,肺结节≠癌,CT筛查中96.4%的肺结节被证实为非恶性结节。早癌结节的原因不明确,可能与遗传、环境污染、免疫、烟雾等有一定关系。其他引起肺结节的原因有:烟、雾等灰尘; 肺部受到创伤和感染;吸烟;长期从事通风条件差、粉尘重等工作等。当体检发现肺结节的时候,不必特别恐慌,先找专科医师就诊,医生会通过肺结节的大小及类型做个初步判断。2020年NCCN指南:针对不同大小肺结节设立了管理路径:<6mm单发结节:根据情况随访
6-8mm之间的单发肺结节:定期随访为主
>8mm的肺结节:积极诊断及治疗
临床上肺结节良恶性的判断是综合判断,除了结节的形态特征,还会根据患者的年龄、职业、吸烟史、慢性肺部疾病史、个人和家族肿瘤史,以及治疗相关的CT上结节动态变化来判断具体性质。必要时,还会结合PET-CT、增强CT扫描来帮助诊断。所以,处理原则不能一概而论。部分实性结节(part-solid nodule)磨玻璃密度结节(groundglass nodule, GGO)其恶性概率: 部分实性结节>磨玻璃密度结节>实性结节
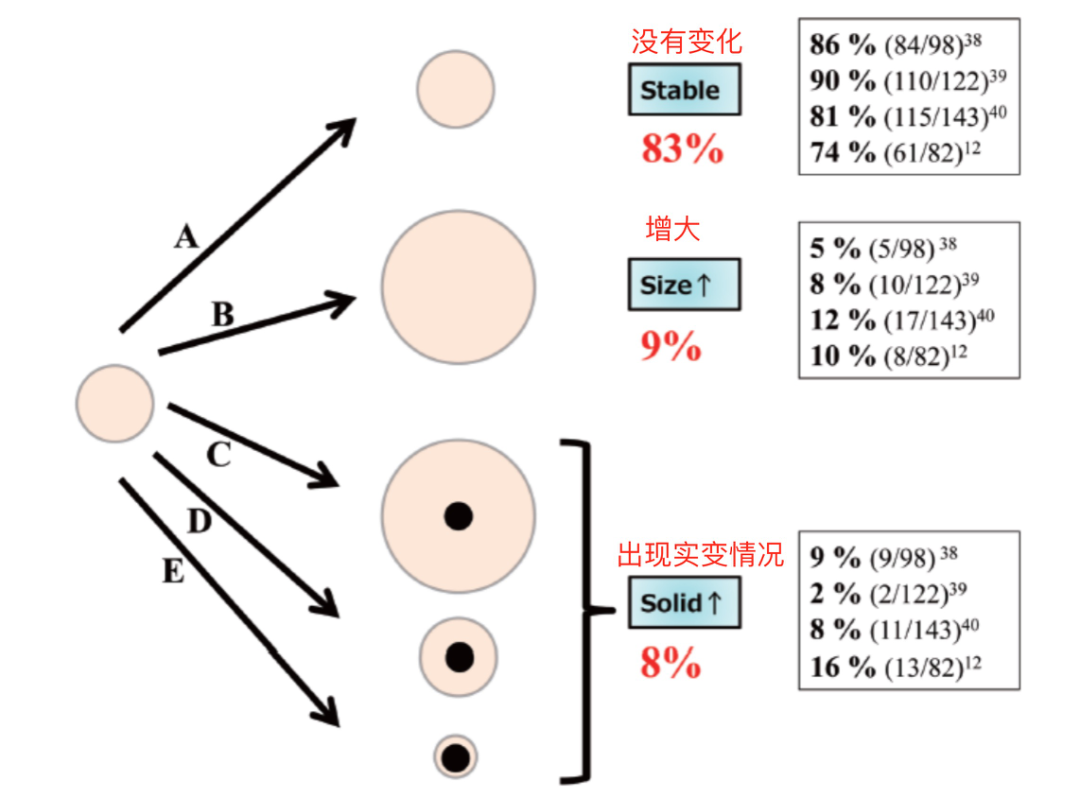
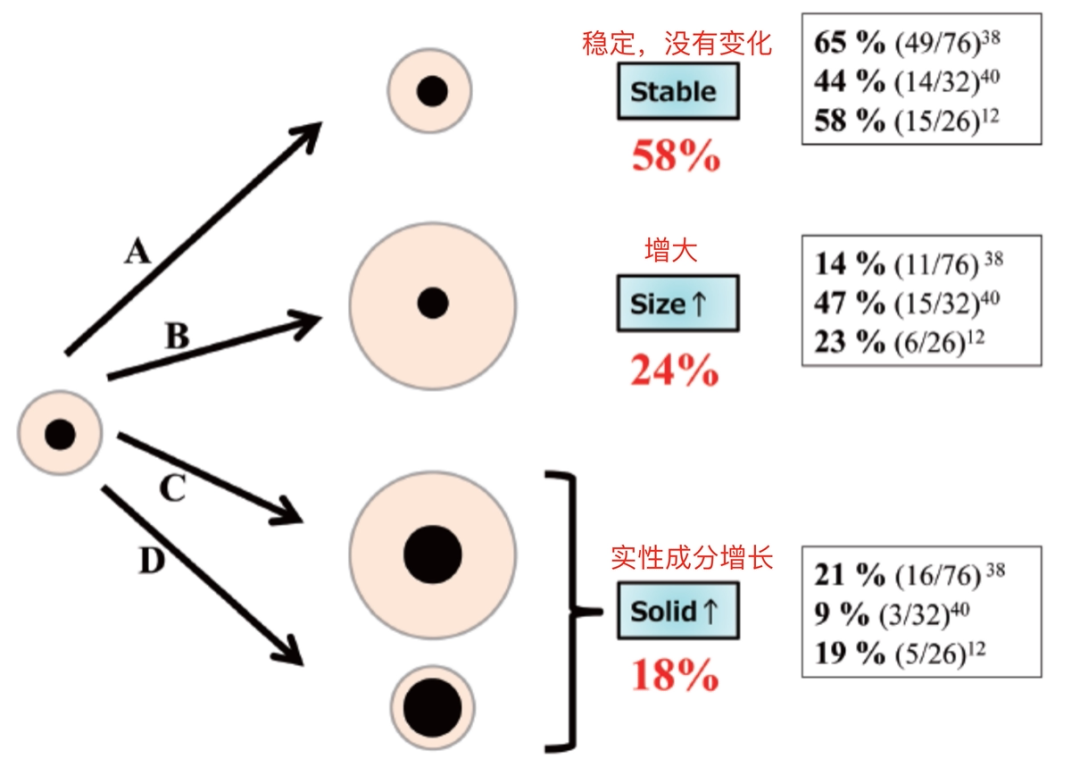
对于纯磨玻璃密度结节,肿瘤体积倍增时间(VDT)约为769-880 天,而对于混合型磨玻璃密度结节,肿瘤体积倍增时间为457天左右。
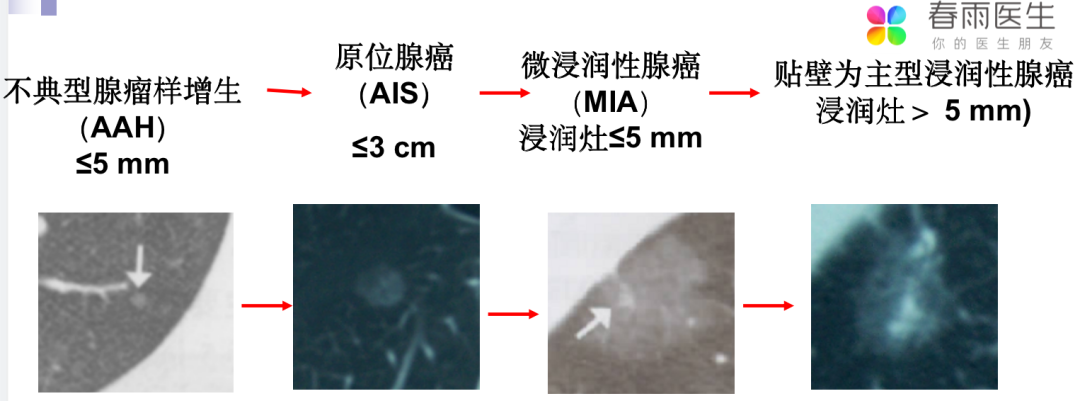
(恶性程度 低 ————————————————————→ 高)以上属于原来的“肺泡细胞癌”,同一病灶的不同发展过程,前3种切除后5年生存率100%。据叶波医生介绍,绝大多数磨玻璃影(GGO)为恶性,影像学与病理学高度吻合,一定要做高分辨薄层CT扫描,病理取材要全面。2015年世界卫生组织(WHO)发布的肺癌组织分型建议,根据组织学特点将肺腺癌进行分型(大部分的周围型肺早癌为腺癌)。

1999 年及2004 年WHO 分类认为非典型腺瘤样增生(atypical adenomatous hyperplasia,AAH) ≤5 mm是肺腺癌的浸润前病变。这是基于多项研究证实AAH 伴随发生于5%~23%已切除肺腺癌的肺实质周围。2015年分类的主要改变是明确原位癌(AIS)和AAH同为肺腺癌中的浸润前病变。原位癌AIS:基底层完整,细胞尚未突破基底膜;是肿瘤的早期甚至是早早期阶段,继续发展,会突破上皮基底层,变成微浸润性癌(minimally invasive adenocarcinoma, MIA),甚至变为浸润性癌(invasive adenocarcinoma cancer, IAC)。
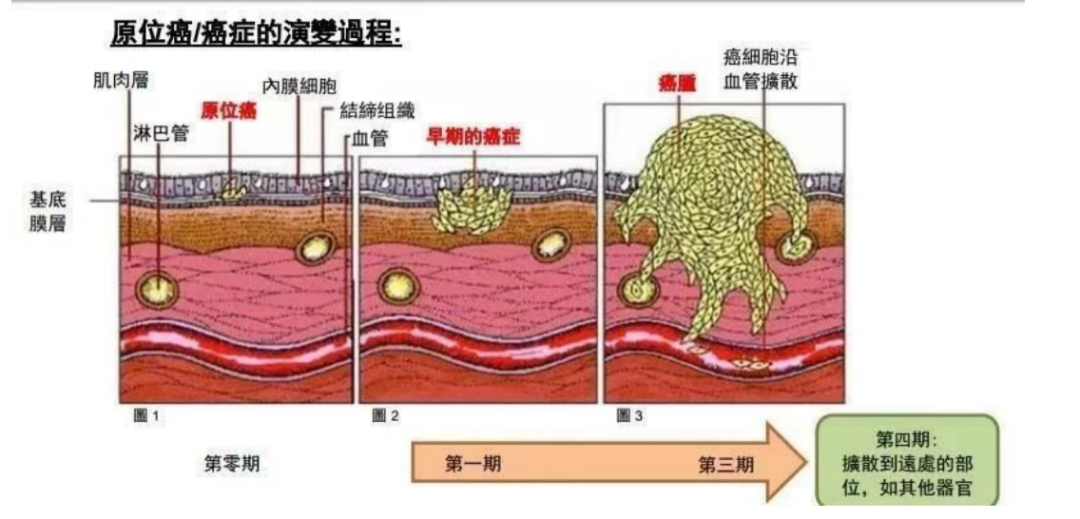
原位癌AIS,微浸润性癌MIA,浸润性癌IAC是疾病发展的不同阶段。WHO2021新分类:肺原位腺癌被剔除出肺恶性肿瘤。它与AAH,共同被命名为:腺体前驱病变(也称为腺体损害前病变。)2.不突破基底膜,意味着肿瘤局限于上皮层内,没有血管和淋巴管进入,因此不会发生远处和淋巴结转移3.切除后不会复发,不影响生存期。可获得100%疾病相关存活率(强推荐,中级质量证据)
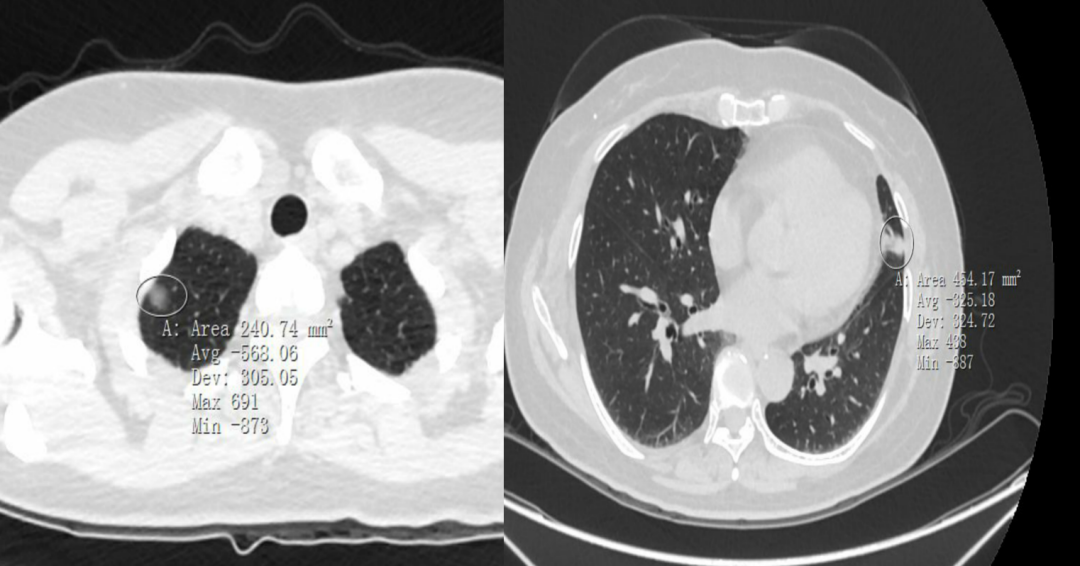
由于原位癌生长缓慢,不会转移,此阶段对于身体没有危险性,因此可以不手术切除,一般根据结节大小,建议6-12个月复查胸部CT随访。随访过程中,如发现结节变大,或密度增加等,提示有生长性,则再手术也来得及。如患者心理压力比较大,或者结节>8mm,有较多高危特征,也可直接胸腔镜手术切除。需要注意的是,原位癌AIS切除后即治愈,不会复发,不需要术后辅助治疗。微浸润性腺癌(MIA)(磨玻璃+实变):MIA 是一类单发小(≤3 cm)腺癌,主要以伏壁样方式生长, 且病灶中任一浸润病变的最大直径≤5 mm。MIA 通常为非黏液性,极少数为黏液。根据定义,MIA 为单发且孤立。当肺内其他瘤灶被认为是同时多原发而不是肺内转移时,MIA 的诊断标准也可适用于多原发肿瘤。非黏液性和/ 或黏液性MIA:对于以伏壁样生长为主, 浸润成分≤0.5 cm的单发小(≤3 cm)腺癌,我们推荐新的概念“微浸润腺癌”以描述若病灶接受完全切除,则患者疾病相关存活率接近100%的这类腺癌。生长较为缓慢浸润程度低,一般不会发生远处和淋巴结转移切除后一般不会复发,不影响生存期可有毛刺、空泡,血管通过,胸膜牵拉,分叶等高危特征
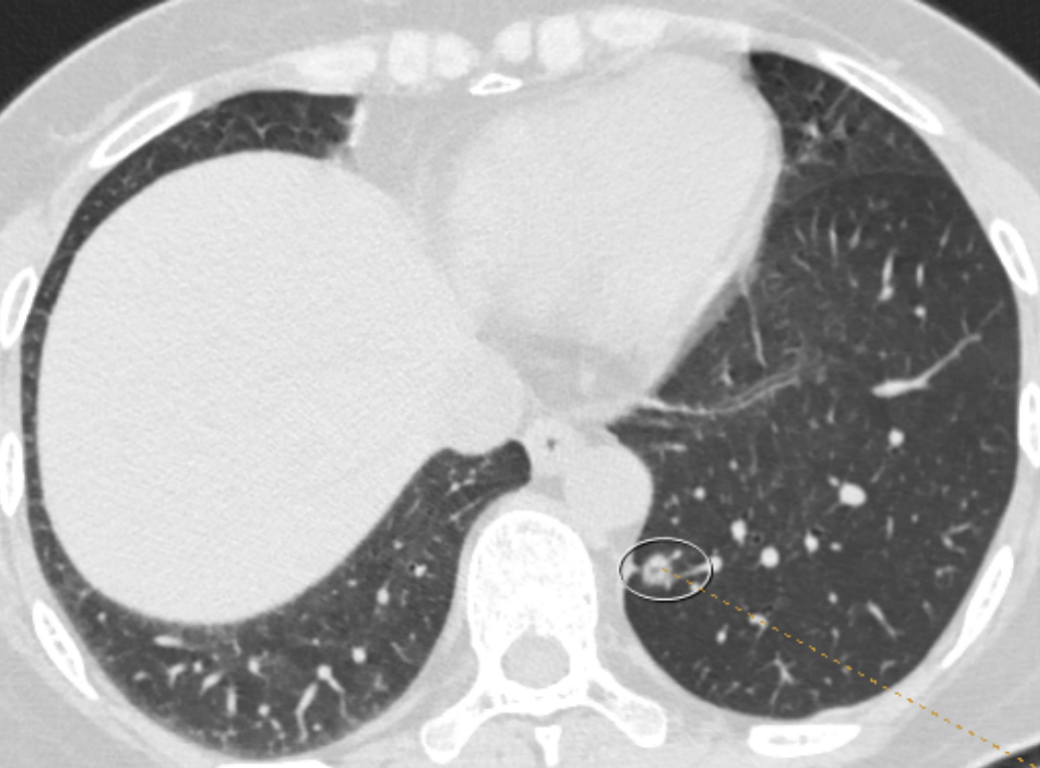
MIA生长缓慢,不会转移,手术切除后一般不会复发转移,5年生存率趋于100%,术后无需辅助治疗,建议积极处理。若MIA继续往前发展,浸润成分增多,成为浸润性癌,甚至出现胸膜侵犯等情况,则预后变差,可能需要扩大手术范围。甚至有些情况下,还需要术后辅助治疗。因此,这类特征的结节建议择期胸腔镜下手术切除更妥。浸润性腺癌:浸润性癌(invasive adenocarcinoma cancer, IAC),是指癌组织突破基底膜,而向间质发生浸润,还可以出现远处组织器官的转移和淋巴结转移等情况,其恶性程度比微浸润性癌要高,浸润深度更深。有发生远处和淋巴结转移的能力早期发现,手术切除后预后较好。晚期预后差
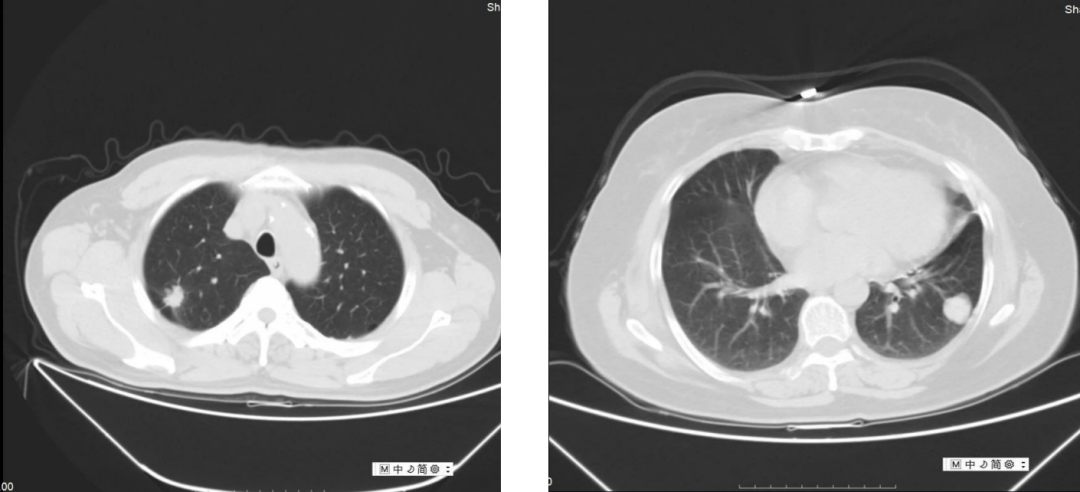
浸润性肺癌早期发现,经外科手术切除效果较好。早期切除后,5年生存率在80%以上,大部分不需要术后辅助治疗。有些分期较晚的情况,通过术前放化疗、靶向药物、免疫治疗等方式综合性的治疗,还能再次获得手术机会。2cm以下,实性比小于0.25的毛玻璃结节,不管是浸润前还是浸润性癌,可以行胸腔镜下亚肺叶切除。
浸润性癌,>2cm,实性成分为主,一般需要行根治术(肺叶切除加淋巴结清扫)
每个人有5个肺叶,早期发现的肺癌,术后一般不会影响肺功能。

总之,大部分体检发现的肺小结节与肺癌无关,结节的良恶性判断是根据大小、密度、形态、生长规律、个人病史等综合评估而定,结节的处理原则也是根据具体情况而定,不能一概而论。
早期肺癌可以被CT筛查发现,影像学特征可以判断浸润前病变和浸润性病变,指导治疗和手术方式。