近日,春雨君在逛一些论坛的时候,发现都已经2020年了,竟然还有很多人认为坚持顺产生的孩子才聪明,无痛分娩对胎儿智力不好、还会让产妇腰痛,甚至还有人觉得剖宫产比无痛分娩更成熟安全......几年前就有孕妇因分娩过程太疼而坠楼自尽的情况,这些年来我国各地区妇产医院和妇幼保健院也一直在推行无痛分娩,然而时至今日,仍有人拒绝无痛分娩、用顺产道德绑架产妇,使得春雨君不得不来一次关于无痛分娩的科普了!
不到不得以,不用剖宫产
剖宫产俗称“剖腹产”,指剖开腹壁和子宫取出胎儿。首先,我们要同意剖宫产是一项伟大的发明,它在处理难产、妊娠合并症和并发症、降低母婴死亡率和病率中起了重要作用,但并不是所有孕妇都需要剖宫产。很多孕妇会担心顺产太痛、身材会走形,感觉剖宫产更轻松,从而主动提出剖宫产要求,这使得我国的剖宫产率一直居高不下,为世界第一。但实际上,剖宫产并不是人人适合的分娩方式。WHO在全球剖宫产率的调查报告中指出,阴道助产(医生利用产钳或胎头吸引器帮助产妇于第二产程快速娩出胎儿的过程)和剖宫产的孕妇发生严重并发症及死亡的危险度明显高于阴道自然分娩的孕妇。剖宫产是一种有创手术,潜在的风险远高于自然分娩。产妇出血较多,并发症多,包括伤口感染、腹腔脏器粘连及麻醉后遗症等。剖宫产术后不能很快进食,可能会使乳汁减少,哺乳时间推迟,不能及时给宝宝喂奶;由于剖宫产的宝宝缺乏产道的挤压,发生呼吸窘迫综合征、颅内出血、吸入性肺炎的可能性大。
但有一些情况下,当医生建议进行剖宫产时,就该剖则剖,否则一味坚持顺产可能会对产妇和胎儿造成伤害甚至是死亡。根据中华医学会妇产科学分会产科学组制定发布的《剖宫产手术的专家共识(2014)》,需要进行剖宫产手术的指征有以下15种情况:1.胎儿窘迫:指妊娠晚期因合并症或并发症所致的急、慢性胎儿窘迫和分娩期急性胎儿窘迫短期内不能经阴道分娩者。
2.头盆不称:绝对头盆不称或相对头盆不称经充分阴道试产失败者。
3.瘢痕子宫:2次及以上剖宫产手术后再次妊娠者;既往子宫肌瘤剔除术穿透宫腔者。
4.胎位异常:胎儿横位,初产足月单胎臀位(估计胎儿出生体质量>3500g者)及足先露。
5.前置胎盘及前置血管:胎盘部分或完全覆盖宫颈内口者及前置血管者。
6.双胎或多胎妊娠:第1个胎儿为非头位;复杂性双胎妊娠;连体双胎、三胎及以上的多胎妊娠应行剖宫产手术。
7.脐带脱垂:胎儿有存活可能,评估结果认为不能迅速经阴道分娩,应行急诊剖宫产手术以尽快挽救胎儿。
8.胎盘早剥:胎儿有存活可能,应监测胎心率并尽快实行急诊剖宫产手术娩出胎儿。重度胎盘早剥,胎儿已死亡,也应行急诊剖宫产手术。
9.孕妇存在严重合并症和并发症:如合并心脏病、呼吸系统疾病、重度子痫前期或子痫、急性妊娠期脂肪肝、血小板减少及重型妊娠期肝内胆汁淤积症等,不能承受阴道分娩者。
10.妊娠巨大儿者:妊娠期糖尿病孕妇估计胎儿出生体质量>4250g者。
11.孕妇要求的剖宫产:美国妇产科医师协会将孕妇要求的剖宫产定义为足月单胎、无医学指征因孕妇要求而实行的剖宫产。
1)仅是孕妇个人要求不作为剖宫产手术指征,如有其他特殊原因须进行讨论并详细记录。
2)当孕妇在不了解病情的情况下要求剖宫产,应详细告知剖宫产手术分娩与阴道分娩相比的整体利弊和风险,并记录。
3)当孕妇因恐惧阴道分娩的疼痛而要求剖宫产手术时,应提供心理咨询,帮助减轻其恐惧;产程过程中应用分娩镇痛方法以减轻孕妇的分娩疼痛,并缩短产程。
4)临床医师有权拒绝没有明确指征的剖宫产分娩的要求,但孕妇的要求应该得到尊重,并提供次选的建议。
12.产道畸形:如高位阴道完全性横膈、人工阴道成形术后等。
13.外阴疾病:如外阴或阴道发生严重静脉曲张者。
14.生殖道严重的感染性疾病:如严重的淋病、尖锐湿疣等。
15.妊娠合并肿瘤:如妊娠合并子宫颈癌、巨大的子宫颈肌瘤、子宫下段肌瘤等。
相信生过宝宝的妈妈都有过这样的经历:如果自己和胎儿的条件很好,医生都会鼓励自然分娩,也就是顺产。这既不是为了省事,也不是观念陈旧,而是顺产确实对母婴都有好处。

自然分娩是指胎儿通过阴道自然娩出,不用施行药物或施行小剂量的局麻药。它是最为理想的分娩方式,对母亲和胎儿没有多大的损伤,而母亲产后很快能得以恢复。自然分娩的好处主要有如下几种:1.在分娩过程中,子宫有节律地收缩、舒张,使胎儿的胸腔也发生有节律的收缩,这一过程能锻炼宝宝的心肺功能,促进宝宝肺功能的完善成熟,为宝宝出生以后的自动呼吸创造有利条件;
2.自然分娩时由于产道的挤压,使胎儿气道的大部分液体被挤出,为出生后气体顺利进入气道,减少气道阻力做了充分的准备;
3.产妇在分娩的过程中,体内会分泌出一种名为“缩宫素”的物质,它能促进乳汁分泌,还能进一步增进母子的感情;
4.进行自然分娩可使产妇宫口扩张很大,有利于产妇产后恶露的排泄引流,产后子宫恢复得也较快。
但是,要说顺产的小孩大脑会受到阴道的挤压,从而更聪明,那就是谣传了。虽然小宝宝在顺产的时候,脑袋确实会被挤压,但大脑外面还有坚硬的颅骨呢,不会挤一挤就把大脑挤变形了。而且,研究表明胎儿的神经细胞一般在怀孕的前五个月就分裂完成了,宝宝出生之后,也几乎不会再有大量分裂和繁殖神经细胞的活动了。顺产时挤一下,并不会让宝宝的神经细胞数量增加。总体来说,如果胎儿发育正常,孕妇骨盆正常,母婴身体状况都良好的话,顺产确实好处很多。但是,顺产带来的最大负面影响,就是疼痛,这也是许多准妈妈最害怕的方面,所以,无痛分娩就非常有必要啦。无痛分娩其实安全又有效
无痛分娩是指利用麻醉药物或镇痛药物进行全身或局部麻醉的镇痛方式,可有效缓解疼痛程度,减轻产妇心理负担。临床对于分娩镇痛药物的使用有较高要求,需对母婴健康无影响,且具有镇痛效果佳、用药方便等优势,进而减轻产妇疼痛,且保持其意识清醒,能够参与分娩过程。
目前,临床常用的无痛分娩方式为椎管内阻滞镇痛,其于腰椎间隙穿刺,于蛛网膜下腔予以少量麻醉药物,进而发挥镇痛效果。产妇进入待产室时(即宫口开至2~3cm后),是最佳麻醉时间,这时,可以先阴道检查排除头盆不称后才能实行分娩镇痛。
经临床用药显示,给药10分钟左右时,产妇宫缩剧烈疼痛即可减轻,且给药一次,至少可维持90分钟左右,甚至更长时间,进而可避免药效发挥较快、导致产妇疼痛反复等情况,且利于安抚其焦虑、紧张情绪。很多人觉得无痛分娩使用麻药,对产妇及胎儿身体发育有影响,但实际上,无痛分娩所用的麻醉药物浓度仅为正常麻醉药物的10%~20%,其对身体功能影响较小,不良反应较少,安全性较高,且研究表明经母体血液流入胎盘的麻醉药物含量微乎其微,对胎儿几乎无影响。

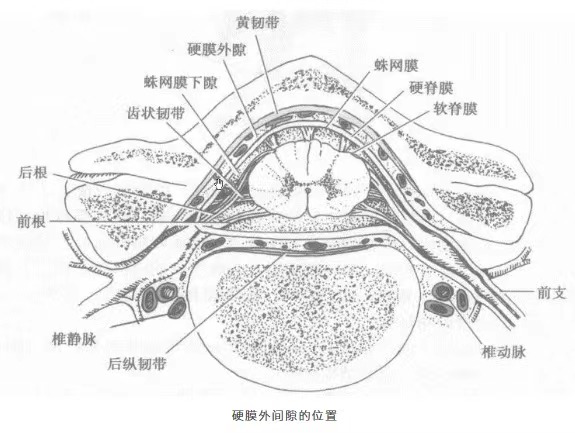
如今有很多地方都有分娩阵痛体验设备,让男人也可以体会女性生孩子的痛苦,但很多人认为这种设备严格来说并不能和分娩疼痛划等号,其中一个方面就是真正分娩时,人体自身也会分泌麻醉性物质。分娩时疼痛,会引起交感神经兴奋,激活人体的保护机制,导致儿茶酚胺释放增加。儿茶酚胺包括肾上腺素、去甲肾上腺素等。而儿茶酚胺释放增加,可能会引起子宫血流量下降,进而影响正常产程,严重时,甚至能够导致酸碱平衡紊乱、胎儿窘迫,对产妇和婴儿都有着极其不利的影响。无痛分娩使用的麻醉药物,还可以抑制儿茶酚胺的分泌,改善胎儿血供及氧气,进而降低胎儿缺氧风险。此外,还有人认为无痛分娩时注射麻药会导致孕妇产后腰痛,这种说法也没有科学依据。无痛分娩使用的腰椎间隙穿刺,是将小剂量麻醉镇痛药和低浓度局麻药注射于椎管内或者硬膜外,这两种麻醉均是在椎间隙进针,对腰椎几乎没有伤害,且麻醉药作用时间较短,恢复较快,不会有腰痛等后遗症。
事实上,产后腰痛是普遍存在的,不管有没有使用无痛分娩,其发生率都在40%左右,这和孕期生理改变、分娩时长、产后休息及运动不当、照顾新生儿或哺乳时姿势不良等都有关系,不能将锅甩给无痛分娩。
总之,在可以顺产的情况下,使用无痛分娩技术,对于减轻分娩疼痛,缓解准妈妈心理负担,尊重和维护产妇尊严,都是十分有帮助的。但无痛分娩只是用于分娩过程中的麻醉镇痛,对于产后恢复期的疼痛、哺乳期的不适,都是“鞭长莫及”的,所以说不管用哪种方式分娩,妈妈都真的很辛苦,都应该得到充分的理解与尊重。
[1]张志.无痛分娩技术的应用进展[J].医疗装备,2020,33(20):200-201.
[2]宋玉洁.产后腰痛的锅无痛分娩不背[N].健康报,2020-09-11(008).
[3]李丹阳,杜勇俊,冀晓慧,周期.不同麻醉方式对剖宫产术后腰骶痛的影响[J].中国妇幼保健,2020,35(22):4379-4382.
[4]张为远,余艳红.剖宫产手术的专家共识(2014)[J].中华妇产科杂志,2014,49(10):721-724.
[5]胡松莉.剖宫产与自然分娩的利与弊[J].世界最新医学信息文摘(连续型电子期刊),2015,(20):126-126.DOI:10.3969/j.issn.1671-3141.2015.20.104.
[6]黄晓戈. 分娩镇痛对降低剖宫产率的影响[J]. 临床医药文献杂志 (电子版), 2017, 4(24): 4596–4596.
















