
作者:黄兆伟(消化内科主治医师)
随着体检的普及,曾经一些没有症状、病灶微小的疾病也能被早早发现,胆囊息肉就是其中之一。
有的人查出胆囊息肉后,十分紧张,担心会有癌变的风险;而有的人听说需要做手术甚至是切除胆囊,又十分抗拒。那么,胆囊息肉到底是怎么样的一种存在?到底是留还是切?今天,咱们就来说说胆囊息肉那点事儿。
胆囊息肉是怎样一种存在?
胆囊,是人体内贮存胆汁的囊性器官。胆囊息肉,指的就是来源于胆囊壁,从胆囊黏膜长出,向胆囊腔内突出的隆起性病变。
国外胆囊息肉发病率在3%-6%,而我国胆囊息肉的发病率在4.5%-8.7%,较国外为高。
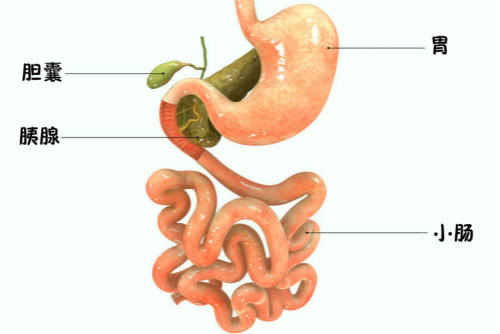
胆囊所在位置(图片来源:图虫创意)
胆囊息肉发生的具体原因不明,主要危险因素包括年龄(中年人群高发)、性别(男性高于女性)、乙肝病毒感染、高脂饮食、糖尿病、胆囊结石、吸烟等。
大多数胆囊息肉患者没有明显症状,只是在检查其他疾病或健康体检时意外发现,少数患者可有右上腹或剑突下不适、疼痛或消化不良。
胆囊息肉的诊断首选超声检查,简单易行,无损伤,阳性率高达90%以上,但缺点是对良恶性判断有一定困难,有时需要辅以增强CT、胆囊造影等作为补充。病理活检虽然是确诊的金标准,却只能在手术之后进行。
通过超声检查,可以发现胆囊息肉(图片来源:图虫创意)
如果发现胆囊息肉,该如何治疗呢?
临床上将胆囊息肉分为肿瘤性息肉和非肿瘤性息肉。
肿瘤性息肉也叫真性息肉,包括息肉型腺癌、腺瘤、血管瘤、平滑肌瘤、神经纤维瘤等;
非肿瘤性息肉也叫假性息肉,包括胆固醇息肉、炎性息肉、胆囊腺肌病等。
目前,没有任何药物可以预防或消除胆囊息肉,手术是最主要的治疗方法,目的是预防恶性程度高、预后极差的胆囊癌。
但并不是一旦发现胆囊息肉,就要立刻刀斧伺候。身体发肤,受之父母,能保留的当然尽量保留,不能保留的也要当机立断手起刀落。
胆囊切除手术(图片来源:图虫创意)
如何判断该保守还是需要手术呢?To be or not to be,关键看癌变可能性的大小。
下面我们就根据胆囊息肉的分型挨个捋一捋:
1、胆固醇性息肉
这是胆囊息肉里最常见的类型,是胆固醇代谢紊乱的表现。实际上是胆汁中的胆固醇过饱和而析出胆固醇结晶,沉积在胆囊黏膜上,被巨噬细胞吞噬后,形成泡沫细胞堆积,刺激上皮增生形成。在超声上看,大多胆固醇性息肉直径小于1cm,不随体位改变而移动,其后不伴有声影。胆固醇性息肉的实质细胞是没有增殖能力的,因此癌变概率为0。
2、炎症性息肉
它是胆囊慢性炎症刺激增生形成的肉芽肿,患者往往同时伴有胆囊炎或胆结石。炎症性息肉的主要成分是慢性炎症细胞和纤维细胞,直径大多小于5mm。目前尚无炎症性息肉癌变的病例报道。
3、胆囊腺肌病
是黏膜上皮及平滑肌的慢性增生性疾病,主要表现为胆囊壁肥厚性改变,常并发胆石症。是否恶变目前仍存在争议,但可以认为癌变率较低。
4、腺瘤性息肉
是胆囊黏膜上皮增生型的良性肿瘤,好发于中老年女性,临床表现不典型,常为单发,好发于胆囊体、底部。它的发生和胆囊黏膜上皮慢性炎症导致上皮细胞异型增生有关,因此腺瘤性息肉有恶变倾向,尤其是直径大于1cm时。目前国内外都公认胆囊腺瘤性息肉是胆囊癌的癌前病变,恶变率在20%-38.9%,但从腺瘤到恶变所需时间还不明确。
5、息肉型胆囊腺癌
息肉本身已经癌变,没什么好说的,取我的大刀来!
由上面的介绍可以发现,大部分胆囊息肉不会癌变,没有症状,也不会对生活质量造成影响,因此不须治疗。只有息肉型胆囊腺癌、腺瘤性息肉、胆囊腺肌病等已经癌变或存在较高的癌变风险,对于这些情况,当然是不要犹豫为好,手起刀落以绝后患。
除此之外,综合国内外共识,还有一些情况需要高度重视,及时手术治疗:
息肉直径大于1cm;
胆囊息肉合并胆囊结石、胆囊炎;
息肉位于胆囊颈部或邻近胆囊管开口;
息肉恶变的高危因素有:年龄超过50岁;单发或无蒂息肉且迅速增大;局灶性胆囊壁增厚超过4mm;原发性硬化性胆管炎。对于直径不超过1cm的息肉,如果直径在5mm以下,或直径在6-9mm但没有恶变高危因素的,可以定期超声随访,动态观察,有上面任何一项高危因素的,应立刻手术治疗。
治疗胆囊息肉,一定要切胆囊吗?
如果确定做手术,一般有两个选择:胆囊切除术和保胆取息肉术。
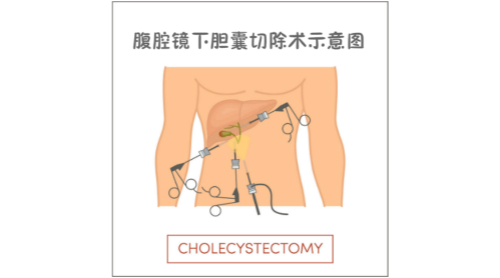
图片来源:图虫创意
保胆取息肉术
随着腹腔镜、胆道镜技术的广泛应用,息肉的手术治疗也可以做到仅摘除息肉而保留胆囊,不但操作简单,创伤小,还保留了胆囊功能。
但我个人对这种治疗方法持谨慎的保留态度,由于息肉的高复发性,保胆取息肉无法根除息肉的发源地和产生机制,不能避免息肉复发,而且手术操作也会造成术后粘连,对胆囊功能产生影响,同时不排除手术刺激加速其他胆囊慢性病变进展的可能。这样虽然一时保住了胆囊,但很大可能陷入“长出息肉——保胆取息肉——又长出息肉——再保胆取息肉”的循环,生活质量反而大大下降,最后还是免不了和胆囊说再见。
胆囊切除术
如果选择了胆囊切除术治疗息肉的话,在手术指征的把握上需要更慎重,既要争取当心错杀“好人”,又要尽量避免放过“坏人”:如果可以保留的给切了,那么患者白白丧失了胆囊功能,还承担了不必要的手术和术后并发症风险;如果应当切除的给留下了,就要承担后续病情进展甚至恶化的风险。
如果不需要手术,是不是就可以放任自流了呢?当然不是。对于不需要手术治疗或一时无法手术治疗的情况,定期超声检查是行之有效的必要监测手段,息肉直径小于0.5cm的,可以半年到一年复查一次,大于0.5cm的,最好每半年复查一次,若连续检查3次没有明显改变,可以改为每年复查或有不适症状时检查。
最后,敲黑板总结一下:体检发现胆囊息肉,不必过度紧张,杯弓蛇影,应当听从医生的建议,在可以随访的时候遵从医嘱,定期检查,在需要手术的时候当机立断,在癌前病变阶段就一劳永逸地消除后患。
题图来源:图虫创意

相关阅读
版权声明:本文为春雨医生原创稿件,版权归属春雨医生所有,未经授权禁止转载,授权与合作事宜请联系reading@chunyu.me













