一、癌痛,痛到什么程度?
走两步,骨头就像被捏碎;
吞口水如同在咽玻璃渣子;
羽毛掉在身上,都有千斤重;
千万条虫子从皮肤钻进骨头……
这些是肿瘤直接引起的疼痛或在肿瘤治疗过程中所引起的疼痛疼痛(癌痛)患者所形容的疼痛。
更有甚者,痛得拿起一把菜刀,对着自己脑袋和身上乱砍一通,求解脱。
癌痛,顾名思义,先有癌后有疼。
如今,医学界已经把癌痛,当做一个独立的疑难疾病来对待。并提出,一旦有了癌痛,治疗时机越早越好。如果你不抗击癌痛,癌痛就会击垮你。
一方面是因为:癌痛发生率非常高。最新研究认为,任何阶段(早期或转移)癌症患者均伴有不同类型的疼痛或疼痛综合症。治愈性癌症幸存者的疼痛患病率为33%;抗肿瘤治疗中患者的疼痛率为 59%;转移性、晚期或末期癌症患者的疼痛发生率为 70-90%。
另一方面在于:引起癌痛的原因多。肿瘤直接压迫神经、脏器,会引起疼痛;肿瘤引起局部坏死,溃疡,炎症,会引起疼痛;癌症的治疗过程(放疗、化疗、手术等,)也会导致疼痛;患癌后,身体逐渐变得虚弱、敏感,正常人不能感知到的轻微疼痛,在癌症患者身上都会无限放大。
1986年,世界卫生组织提出“癌症三阶梯止痛法”,认为:按时给药及个体化给药,可以控制住多数终末期疼痛。
“但是,仍有10%癌痛患者难以通过口服或注射镇痛药控制癌痛,大剂量的阿片类药物让患者出现恶心、呕吐、便秘、幻觉、痛觉过敏等,介入技术可以有效地最小化癌痛,提高患者的生活质量”四川省肿瘤医院超声医学中心主任卢漫介绍。
因此,有学者在“三阶梯”的基础上,提出“四阶梯疗法”:
非阿片类药物(NSAIDs);
弱阿片类药物;
强阿片类药物;
介入治疗(区域阻滞麻醉技术、神经毁损阻滞术)、持续输注泵系统和神经调制法等。
二、神经阻滞:看你还怎么给大脑报信
对顽固性或难治性癌痛,第四梯队表现如何?卢漫分享了3个例子:
案例一
男性,舌根癌放射治疗后伴口腔溃疡,右侧头颈部爆痛,疼痛评分为10分(癌痛最高评分)。超声会诊后,在超声引导下完成右侧颈部星状神经节阻滞(见下图)。注射后,疼痛评分降至3分。
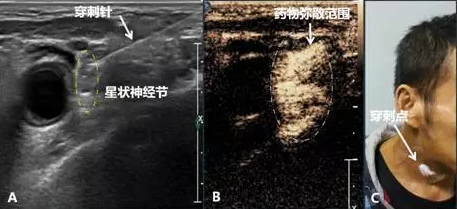
图片说明:A 超声引导下星状神经节阻滞 B显示药物弥散范围 C 穿刺部位
案例二
男,肺癌伴纵隔淋巴结转移,患者感肩部和上肢疼痛难忍,超声会诊后,发现肺癌在锁骨后方包绕右侧臂丛神经生长。在超声引导下完成右侧臂丛神经丛阻滞(见下图)。治疗后,疼痛评分降至0分。
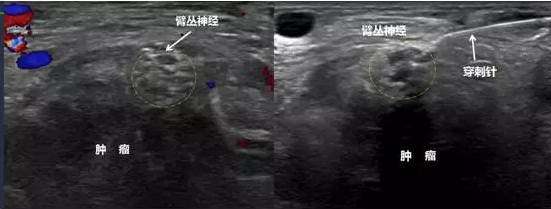
图片说明:超声显示肿瘤包绕臂丛神经生长及超声引导下穿刺针路径和针尖位置
案例三
男性(下图花格子衬衫者),晚期食道下端癌伴多处转移,癌痛药物已经不能控制,不能平躺、不能行走,疼痛评分为10分。超声会诊后,在超声引导下完成腹腔神经丛阻滞+毁损。治疗后,疼痛评分降至5分。
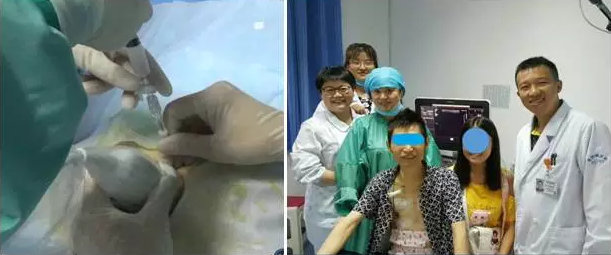
图片说明:左为超声引导下腹腔神经丛介入治疗;右为治疗后合影
划重点:这三名患者都接受了超声引导下的神经阻滞介入治疗。这是近年来发展较为成熟的止痛技术。
卢漫主任介绍,神经阻滞就是给神经“催眠”,让TA们罢工,不向大脑传递“疼疼疼”的信号。
操作方法:在神经干、丛、节周围,注射局麻药,阻滞其传导通路,使神经所支配的区域被“催眠”。神经阻滞只需注射一处,即可获得较大的麻醉区域。
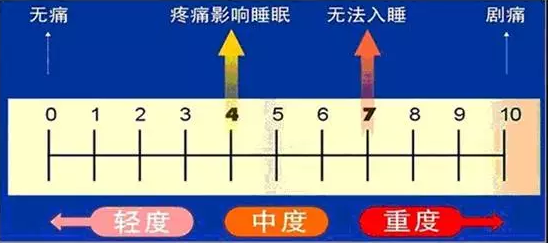
疼痛的评估方法:评估疼痛的程度可以用数值分级、划线法、脸谱法等,但最常用的是疼痛评分表(见下图),用0-10来表示,0位不痛,10为最剧烈的疼痛。按照轻、中、重选择不同的治疗方案。
为什么用超声引导:超声是术者的“第三只眼睛”。在超声辅助下,术者能清晰看到神经的位置、结构以及神经周围的血管、脏器等,有利于选择穿刺靶点和安全的穿刺路径;同时,超声能实时显示进针过程中穿刺针行进路线,以便术者随时调整进针方向、深度,从而更精准地接近阻滞结构;此外,注药时,药物里加少量的超声造影剂,可以实时评估药液弥散范围,预估疗效,还可以确定药物是否在神经周围或神经丛内,是否误入血管或神经内。而且,相对于CT引导,超声无辐射,设备轻巧、易操作。
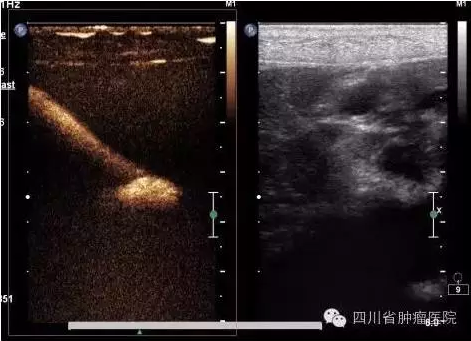
图片说明:超声造影显示穿刺路径和药物弥散区域
如果不用超声:主要依赖术者的操作经验、体表解剖标志定位神经,可能3种大家都不想遇到的情况:
1.针尖或注药位置不理想,没到达靶区,导致阻滞失败或需要更大量的药物;
2.解剖定位困难的患者,需要反复穿刺、找位置,导致操作时间延长,患者不必要的疼痛增加;
3.老扎不准,术者自信心受打击,颓了。
三、什么样的人能做神经阻滞和神经毁损?
对患者来说,接受神经阻滞治疗,癌痛能明显改善,意味着生活质量提高,减少对镇痛药物的依赖和用量,降低药物带来的过度镇静、呼吸和循环抑制等不良反应。同时,部分患者的生命得以延长。或是,在相对无痛的状态下,有尊严地走完人生最后旅程。
“今年1月,我们曾给一个胰头癌晚期患者做了腹腔神经阻滞。7月时,她因病去世。家属告诉我们,这半年里,患者几乎不用或有时用少量止痛药就能达比较好的状态,较平静的度过了人生最后的时刻,患者和家属对神经阻滞技术非常满意。”卢漫主任介绍。
那么,哪些患者可以做神经阻滞或毁损呢?
对于生存期短的晚期癌症患者,可用化学药物、热消融、冷冻消融等方法行神经毁损,达到长时间的阻滞。
最常使用的神经阻滞方法有:
头面、颈胸和上肢疼痛可行星状神经节、颈从神经或臂丛神经阻滞;
胸腹部疼痛,可选择椎旁神经、肋间神经或腹横肌平面神经阻滞;
腹部内脏性疼痛,选择腹腔神经丛阻滞;
会阴部疼痛,选择奇神经节阻滞;
下肢疼痛,选择腰丛/股神经/坐骨神经/闭孔神经阻滞。
卢漫主任提醒,不提倡“痛到忍无可忍、无药可用”时,再做神经毁损,神经毁损相当于“封路”,让神经中转站关闭,及早的神经毁损,可以让癌痛有效缓解,减少止痛药物的使用量和副反应,大大改善生活患者的生活质量。
如等到药物不能控制时,患者身体可能已较虚弱,介入治疗有一定风险;晚期肿块压迫神经或包裹神经生长后,疗效会受到一定影响。
四、神经阻滞的六步
卢漫主任根据临床工作经验,将超声引导下神经阻滞的关键性操作概括为以下6方面:
第一:评估疼痛原因:是否可行神经阻滞或毁损,是否是禁忌症等;
第二:评估穿刺路径:能否避开神经、血管等;
第三:知情同意:和患者、家属充分沟通,对风险及疗效有正确认识;
第四:术前准备:穿刺包及超声探头套;
第五: 术中操作:局麻后,超声引导下穿刺针精准达到阻滞的神经旁或神经丛内,缓慢注射药物,观察药物的弥散;
第六:术后评估疗效,随访观察。
术中操作一定要小心!小心!小心!神经是非常细微的结构。医生要非常熟悉神经的解剖部位、超声表现,精准注射到神经周围或神经丛内。避免针尖损伤神经或偏离到血管内,这是非常危险。
五、一招不行,就用二三四五招!
癌痛是个“顽疾”,有时需要多管齐下。
卢漫主任介绍,部分患者接受神经阻滞后,疼痛得到缓解,但不能完全压制。此时,可以联合口服药物或鞘内药物输送,进一步止痛,这也是癌痛治疗阶梯疗法内的“双通路”,不一定“一步一步”爬。所以,是否需要神经阻滞,应根据患者的具体情况,选择个体化的治疗方案,包括多模式镇痛。
既然那么好,为什么临床没广泛应用?
这是因为癌痛发生率很高,但癌痛治疗未得到临床医生的足够重视,患者及家属的认知度也不高。
此外,超声引导下的癌痛治疗需要术者熟悉人体解剖,既有超声的基础,又有介入治疗的经验。相对来说,操作有一定难度。
相信随着癌痛知识的普及,超声引导下癌痛治疗的规范化培训不断深入,越来越多的癌痛患者会因此而受益。
题图来源:123RF.com.cn